腎盂尿管がん
手術の目的
腹腔鏡下腎尿管悪性腫瘍手術はがんの存在する側の腎臓あるいは腎尿管を一塊として摘出することを目的とします。また、摘出した臓器を病理検査に提出し、がん細胞の種類や広がりなどを調べ今後の治療方針を決定することも目的の一つです。
手術方法
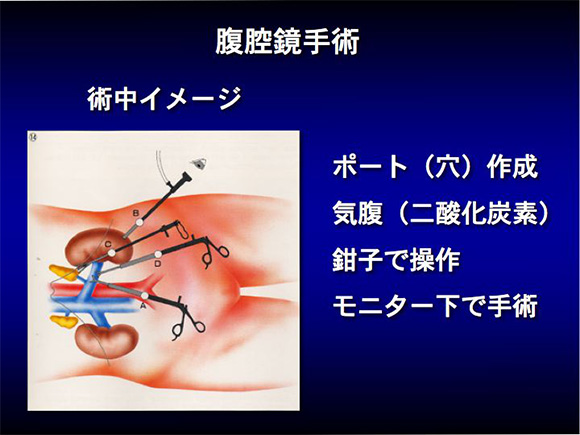
まず、お腹に3~4か所、1~2cmの傷から、トロカーと呼ばれる筒状の器具を留置します。内視鏡(カメラ)や手術に使う器具はトロカーから出し入れします。
二酸化炭素を注入しておなかを膨らませ、腎臓や尿管が内視鏡で見えるようにし、細長いはさみや鉗子をトロカーから入れ内視鏡で見ながら操作を行います。
遊離した腎臓などは小さな傷から取り出します。腎腫瘍の場合は、腎臓を遊離し、尿管を切断した後、5~6cmの傷から体の外に取り出します。腎盂尿管腫瘍の場合は、5~6cmの傷をあけ、そこから腎尿管を一塊に取り出します。
手術した部分からの出血や滲出液を体の外に出すために、ドレーンという細い管をおなかの中に入れて手術を終了します。
二酸化炭素を注入しておなかを膨らませ、腎臓や尿管が内視鏡で見えるようにし、細長いはさみや鉗子をトロカーから入れ内視鏡で見ながら操作を行います。
遊離した腎臓などは小さな傷から取り出します。腎腫瘍の場合は、腎臓を遊離し、尿管を切断した後、5~6cmの傷から体の外に取り出します。腎盂尿管腫瘍の場合は、5~6cmの傷をあけ、そこから腎尿管を一塊に取り出します。
手術した部分からの出血や滲出液を体の外に出すために、ドレーンという細い管をおなかの中に入れて手術を終了します。
手術後
手術翌日から歩行可能です。
手術翌朝から飲水を再開、昼から食事を再開します。
手術翌朝から飲水を再開、昼から食事を再開します。
腹腔鏡手術の長所
- これまでの開放手術では、たとえば腎臓を取り出すには20cmぐらいの大きな傷が必要でした。腹腔鏡手術では、1~2cmのものが数か所で、また、筋肉を切らずに手術が可能です。このため、手術後の痛みが少なく、早く回復できるのが大きな特徴です。
- 内視鏡で見ながら細かく丁寧な手術操作をしますので、開放手術より出血量の少ないことが多いです。
腹腔鏡手術の短所
- 手術の内容によって異なりますが、一般的には腹腔鏡手術では、開放手術より手術時間が長めになります。
- 予想しないような大出血が生じた場合、開放手術より止血に手間取ることがあります。
合併症について
開放手術でも起こりうる合併症
| 出血・他臓器の損傷 | 胆嚢、脾臓、膵臓、腸などを術中に傷つける可能性があり、その場合にはそれらの臓器の摘出を含め、適切に処置しなければならず開放手術への変更が必要になる場合もあります。 輸血が必要になる場合もあります。 |
|---|---|
| 術後の腸閉塞・腹膜炎 | 術後に腸が癒着し、再手術が必要になることがあります。腹腔鏡手術では開放手術よりこの合併症は起こりにくいと思われます。 |
| 術後の創感染 | 手術創部が感染し傷の縫い直しが必要になることもあります。開放手術より腹腔鏡手術では起こりにくいと考えられます。 |
| 創ヘルニア | ヘルニアは傷の下の筋膜がゆるんで、腸が皮膚のすぐ下に出てくる状態で、再手術が必要になることがあります。 |
| 気胸 | 肺を包む胸膜に傷が付き、肺の周りに空気が入った状態です。胸部に管を入れる操作が必要になることがあります。 |
| 術後の肺梗塞 | おもに足の血管中の血液が固まり、これが血管の中を流れて肺の血管を閉塞する、重大な合併症です。予防するために、手術中には専用のストッキングを着用して頂きますが、術後もできるだけ早く歩行していただくことが大切です。 |
腹腔鏡手術に特有の合併症
| 皮下気腫 | 二酸化炭素が皮膚の下にたまって不快な感じのすることがありますが、数日で自然に吸収されます。陰嚢が膨らむこともありますが数日で軽快することが大多数です。 |
|---|---|
| ガス塞栓 | 二酸化炭素が血管の中に入って肺の血管が通らなくなるもので、極めて稀ではありますが危険な合併症です。 |
術後の経過
術後10日前後で退院となります。退院後2‐3週間で、摘出した組織を顕微鏡で見た病理診断結果が届きます。外来にて病理診断結果をお話しいたします。
病理診断結果によって、その後の方針を決定します。術後補助化学療法が必要となることもあります。外来通院は体調に合わせて数か月おき(3‐6か月)となります。CT、採血などの検査を定期的に行います。腎盂がん、尿管がんは膀胱内への再発率が高いため、定期的に膀胱鏡検査も必要となります。
病理診断結果によって、その後の方針を決定します。術後補助化学療法が必要となることもあります。外来通院は体調に合わせて数か月おき(3‐6か月)となります。CT、採血などの検査を定期的に行います。腎盂がん、尿管がんは膀胱内への再発率が高いため、定期的に膀胱鏡検査も必要となります。
